Les essais cliniques importants portant sur le moment optimal d’initier d’une épuration extrarénale (EER) dans l’insuffisance rénale aiguë (IRA) comprennent à ce jour ELAIN, AKIKI 1, IDEAL-ICU, STARRT-AKI, AKIKI 2.
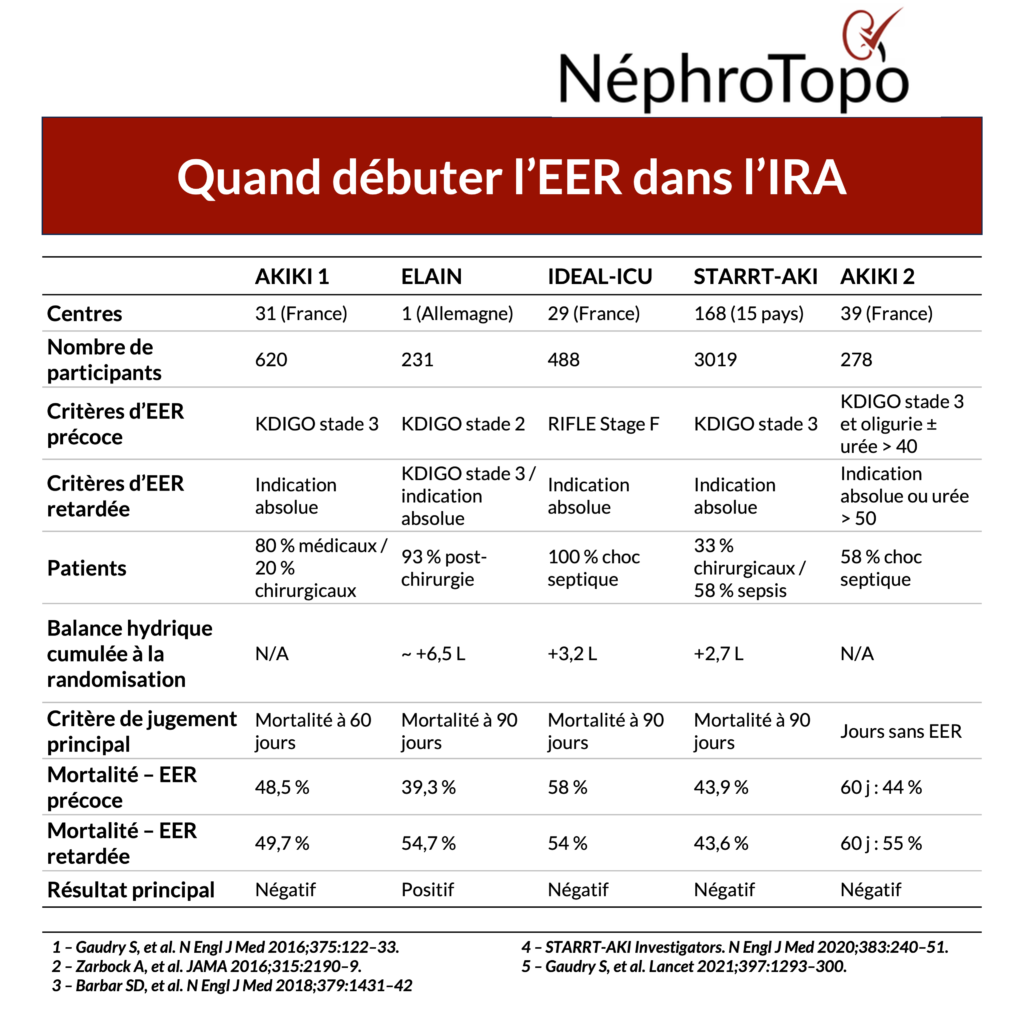
Il s’agissait d’un essai monocentrique ayant inclus 231 patients en réanimation, principalement admis après une chirurgie (dont 46,75 % ayant subi une chirurgie cardiaque).
Les critères d’inclusion était :
- IRA KDIGO 2 malgré une réanimation optimale (optimisation du volume intravasculaire [réanimation liquidienne : PAPO / PVC >12 mm Hg, variation du VES < 12% chez les patients ventilés]; optimisation de l’indice cardiaque [>2,6 L/min/m²]; optimisation hémodynamique [PAM >65 mm Hg]; normalisation de la PIA [<15 mm Hg]).
- NGAL plasmatique > 150 ng/mL.
- Au moins un des critères suivants : sepsis sévère, besoin de support tensionnel (norépinéphrine ou épinéphrine > 0,1 µg/kg/min), surcharge liquidienne réfractaire (aggravation d’un OAP, PaO2/FiO2 < 300 mm Hg ou bilan hydrique > 10 % du poids corporel), développement ou progression d’une dysfonction d’organe extrarénale (score SOFA ≥2).
Les patients ont été répartis en deux groupes pour le début du l’EER :
- Stratégie précoce (EARLY) : Dans les 8 heures suivant le diagnostic d’IRA KDIGO 2.
- Stratégie retardée (DELAYED) : Dans les 12 heures suivant l’apparition d’une IRA KDIGO 3 ou dès qu’une indication absolue d’EER est présente (urée sérique > 1 g/L (> 36 mmol/L), hyperkaliémie > 6 mEq/L et/ou associé à des anomalies ECG, hypermagnésémie > 8 mEq/L (pour convertir en mmol/L, multiplier par 0,5), diurèse < 200 mL sur 12 heures ou anurie, œdème réfractaire diurétique).
Près de 75 % des patients (dans les deux groupes) ont développé une surcharge hydrique, 88 % ont nécessité des catécholamines à une dose supérieure à 0,1 µg/kg/min avant le début de l’EER, et la modalité d’EER de première intention était l’hémodiafiltration veino-veineuse continue (HVVHDF).
Cette étude a démontré une réduction significative de la mortalité à 90 jours avec la « stratégie précoce », dans un groupe de patients venant presque exclusivement de la chirurgie. Le suivi à un an a montré que les avantages de l’initiation précoce de l’EER étaient maintenus.
Dans cet essai 620 patients de 31 centres ont été randomisés. C’était des patients en soins intensifs avec une IRA KDIGO 3, recevant un support vasopresseur et/ou ventilatoire, et présentant une urée sérique < 1,12 g/L (< 40 mmol/L). Le principal motif d’admission en soins intensifs était d’ordre médical plutôt que chirurgical (environ 66 % de chocs septiques dans les deux groupes, contre 20 % de cas chirurgicaux).
Les stratégies d’EER avait été définies comme suit :
- Stratégie précoce (EARLY) : Dans les 6 heures suivant le diagnostic d’IRA KDIGO 3.
- Stratégie retardée (DELAYED) : L’EER a été initiée uniquement si l’oligurie/anurie persistait plus de 72 heures, si l’urée sérique dépassait 1,12 g/l (40 mmol/l) ou si critères d’urgence (hyperkaliémie > 6 mmol/L, acidose avec pH < 7,15, OAP avec hypoxémie nécessitant > 5 L O2 ou FiO2 > 50 %).
Plus de 50% des patients ont bénéficié d’une hémodialyse intermittente (HD) en première intention et 85% d’entre eux avaient nécessité un traitement vasopresseur dès l’instauration de l’EER.
Aucune différence n’a été observée entre les groupes concernant la mortalité à 60 jours (48,5 % contre 49,7 %) ni pour les autres critères de jugement prédéfinis.
Cet essai a comparé les stratégies d’initiation précoce et retardée de l’EER chez des patients en choc septique avec IRA stade 3, ce qui est cliniquement pertinent, le sepsis étant la principale cause d’IRA chez les patients hospitalisés en soins intensifs.
Les stratégies d’EER avait été définies comme suit :
- Stratégie précoce (EARLY) : Dans les 12 heures suivant l’apparition de l’IRA RIFLE Stade F.
- Stratégie retardée (DELAYED) : L’EER n’a été initiée qu’en cas d’urgence liée à l’IRA ou 48 heures plus tard si la récupération rénale ne s’était pas produite.
L’essai a été arrêté prématurément après inclusion de 488 patients (56 % de l’objectif initial). La mortalité à 90 jours n’était pas différente entre les deux stratégies (54 % vs 58 % ; p = 0,38). Cependant, 17 % (41 patients) du groupe « stratégie retardée » ont présenté une EER en urgence avant 48 heures. La mortalité de ces patients était de 68 %, supérieure à la mortalité générale (55 %).
Il est à ce jour le plus vaste, avec 3019 patients recrutés dans 168 centres répartis dans 15 pays. Les patients présentant une IRA de stade 2 ou 3, sans indication objective immédiate d’EER, ont été randomisés.
- Stratégie accélérée (ACCELERATED) : Dans les 6 heures suivant la randomisation.
- Stratégie strandard/retardée (STANDARD) : L’EER a été initiée seulement si apparition d’une indication urgente : hyperkaliémie sévère, acidose métabolique sévère, surcharge liquidienne sévère ou si l’IRA peristait plus de 72 heures.
La mortalité toutes causes confondues n’a pas montré de différence entre les deux groupes. Cependant, parmi les survivants, le risque de rester sous dialyse à 90 jours était significativement plus élevé dans le groupe « stratégie accélérée » (10 % contre 6 % dans le « stratégie standard/retardée »). De plus, les effets indésirables, notamment l’hypotension et l’hypophosphatémie, étaient plus fréquents dans ce groupe.
C’est un essai randomisé réalisé dans 39 unités de soins critiques comparant deux stratégies d’initiation retardée de l’EER en cas d’IRA KDIGO 3 chez des patients nécessitant une ventilation invasive et/ou un support vasopresseur. Les patients étaient inclus en cas d’anurie > 72 h ou urée plasmatique comprise entre 1,12 g/L (40 mmol/L) et 140 g/L (50 mmol/L) (critères du bras « stratégie tardive » de l’essai AKIKI 1).
L’essai AKIKI 2 a étudié l’efficacité et la sécurité d’un report prolongé de l’EER. Les patients présentant une IRA stade 3 pendant 3 jours sans urgence liée à l’IRA.
Les stratégies d’EER avait été définies comme suit :
- Stratégie retardée : Dans les 12 heures suivant la randomisation.
- Stratégie plus retardée : L’EER a été différée jusqu’à ce que l’urée plasmatique dépasse 1,4 g/L (50 mmol/L) ou qu’une urgence liée à l’IRA survienne (en cas d’œdème pulmonaire, hyperkaliémie menaçante, acidose sévère).
Il n’y avait aucune différence sur le critère principal, à savoir le nombre de jours sans EER jusqu’au jour 28, entre le groupe retardé et le groupe plus retardé (10 versus 12 jours, respectivement ; P = 0,93). Il n’y avait pas de différence en termes de complications potentiellement liées à la technique d’EER ou à l’IRA entre les deux stratégies. Cependant, la mortalité à 60 jours était plus élevée dans le groupe plus retardé (55 % versus 44 % ; P = 0,07). Une analyse multivariée de la mortalité à 60 jours montre une surmortalité dans le bras « stratégie très retardée » par rapport à la « stratégie retardée » (HR 1,65 (95%CI 1,09-1,95 ; p= 0,018).

